ΔΙΑΒΗΤΙΚΗ ΑΜΦΙΒΛΗΣΤΡΟΕΙΔΟΠΑΘΕΙΑ
O σακχαρώδης διαβήτης μπορεί να επηρεάσει την όραση σας. Βλάβες που στοιχειοθετούν την διαβητική αμφιβληστροειδοπάθεια : Εάν έχετε σακχαρώδη διαβήτη (ΣΔ) το σώμα σας δεν μπορεί να χρησιμοποιήσει και να αποθηκεύσει γλυκόζη (σάκχαρο) με τον κατάλληλο τρόπο. Υψηλά επίπεδα γλυκόζης προκαλούν βλάβες στα αγγεία του αμφιβληστροειδούς, του φωτοευαίσθητου χιτώνα που πληρεί το πίσω μέρος του ματιού.
Τύποι διαβητικής αμφιβληστροειδοπάθειας
Υπάρχουν δύο τύποι αμφιβληστροειδοπάθειας: Μη παραγωγική (υποστρώματος) και Παραγωγική.
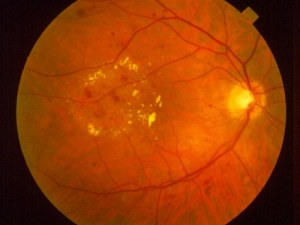
Η μη παραγωγική (υποστρώματος) αμφιβληστροειδοπάθεια είναι μια πρώιμη μορφή οφθαλμοπάθειας. Στο στάδιο αυτό μικρά αγγεία του αμφιβληστροειδούς διαρρέουν αίμα ή υγρό. Τα αιματικά αυτά στοιχεία που διαρρέουν έχουν ως επακόλουθο το οίδημα (πάχυνση) του αμφιβληστροειδούς και τον σχηματισμό εναποθέσεων που καλούνται εξιδρώματα.
Πολλοί ασθενείς με ΣΔ έχουν ήπια μη παραγωγική αμφιβληστροειδοπάθεια, η οποία δεν επηρεάζει την όρασή τους. Όταν αυτή επηρεαστεί αυτό είναι αποτέλεσμα οιδήματος της ωχράς κηλίδας ή ισχαιμίας της ωχράς.
Οίδημα της ωχράς κηλίδας καλείται η πάχυνση στην περιοχή της ωχράς, της κεντρικής περιοχής του αμφιβληστροειδούς που είναι υπεύθυνη για την ευκρινή μας όραση. Η πάχυνση προκαλείται από τη διαρροή αιματικών στοιχείων από τα μικρά αγγεία του αμφιβληστροειδούς. Αποτελεί τη συνηθέστερη αιτία απώλεια της όρασης σε ασθενείς με ΣΔ. Η απώλεια αυτή μπορεί να είναι ήπια ή περισσότερο σημαντική, ακόμη όμως και στις πιο προχωρημένες περιπτώσεις διατηρείται η περιφερική όραση.
Ισχαιμία της ωχράς κηλίδας καλείται η απόφραξη των μικρών αγγείων του αμφιβληστροειδούς (τριχοειδών) στη περιοχή που εξυπηρετεί την ευκρινή μας όραση. Καθώς η ωχρά κηλίδα δεν δέχεται ικανοποιητική αιμάτωση μεγάλο μέρος της κεντρικής όρασης χάνεται.
Στο στάδιο της παραγωγικής αμφιβληστροειδοπάθειας παθολογικά νεοαγγεία αναπτύσσονται στην επιφάνεια του αμφιβληστροειδούς ή του οπτικού νεύρου. Βασική αιτία του παραγωγικού αυτού σταδίου είναι η εκτεταμένη απόφραξη των φυσιολογικών αγγείων του αμφιβληστροειδούς, η οποιά συνεπάγεται μειωμένη αιμάτωση των φωτουποδοχέων. Ο αμφιβληστροειδής αντιδρά στις συνθήκες μειωμένης αιμάτωσης με την ανάπτυξη παθολογικών νεοαγγείων στη προσπάθεια του να παράσχει αίμα και οξυγόνο στις περιοχές που ισχαιμούν.
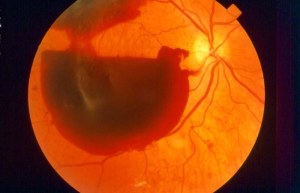
Δυστυχώς, τα νεοαγγεία όχι μόνο δεν επαρκούν ως προς την αιμάτωση του αμφιβληστροειδούς, αλλά και προκαλούν πλήθος άλλων προβλημάτων. Αφενός αιμορραγούν, αφετέρου συνοδεύονται συχνά από ουλώδη ιστό με επακόλουθη ελκτική αποκόλληση του αμφιβληστροειδούς.
Συνοπτικά, η παραγωγική αμφιβληστροειδοπάθεια μπορεί να επηρεάσει την όραση με τους ακόλουθους τρόπους:
Αιμορραγία υαλοειδούς: Τα εύθρυπτα νεοαγγεία συχνά αιμορραγούν μέσα στο υαλοειδές, μια ζελατινούχο ουσία που πληρεί το εσωτερικό του ματιού. Εάν η υαλοειδική αιμορραγία είναι περιορισμένη, οι ασθενείς βλέπουν κάποια «μυγάκια» ή «τρίχες» εντός του οπτικού τους πεδίου. Μια εκτεταμένη όμως αιμορραγία μπορεί να θολώσει εξ’ολοκλήρου την όραση. Ανάλογα με τη πυκνότητα της αιμορραγίας, αυτή μπορεί να απορροφηθεί εντός ορισμένων εβδομάδων ή μηνών. Εάν το αιμάτωμα δεν απορροφηθεί μέσα σε ένα εύλογο χρονικό διάστημα πιθανόν να συστηθεί επέμβαση υαλοειδεκτομής (βιτρεκτομής). Η υαλοειδική αιμορραγία καθ’αυτή δεν προκαλεί μόνιμη απώλεια της όρασης. Όταν απορροφηθεί το αίμα η όραση επανέρχεται στα πρωτύτερα επίπεδα εφόσον η περιοχή της ωχράς παραμένει λειτουργική.
Ελκτική αποκόλληση αμφιβληστροειδούς: Στα πλαίσια του παραγωγικού σταδίου η ανάπτυξη των νεοαγγείων συχνά συνοδεύεται από την εμφάνιση ουλώδους ιστού που προκαλεί έλξεις στον υποκείμενο αμφιβληστροειδή. Οι έλξεις αυτές προκαλούν παραμορφώσεις στη κεντρική όραση και μπορούν να προκαλέσουν σοβαρή απώλεια της όρασης εφόσον συνοδεύονται από αποκόλληση του αμφιβληστροειδούς.
Νεοαγγειακό γλαύκωμα: Εκτεταμένη απόφραξη των αγγείων του αμφιβληστροειδούς προκαλεί την ανάπτυξη νεοαγγείων στην επιφάνεια της ίριδας (έγχρωμο τμήμα του ματιού), τα οποία αποκλείουν τη παροχέτευση του υγρού προς το εξωτερικό του ματιού. Η επακόλουθη αύξηση της πίεσης εντός του ματιού καλείται νεοαγγειακό γλαύκωμα, και αποτελεί μια σοβαρή πάθηση του ματιού και ιδιαίτερα του οπτικού νεύρου.
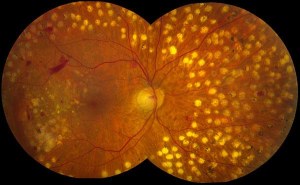
Διάγνωση της διαβητικής αμφιβληστροειδοπάθειας

Η πλήρης οφθαλμολογική εξέταση που περιλαμβάνει τη βυθοσκόπηση αποτελεί το καλύτερο διαγνωστικό μέσο στη διάθεση του οφθαλμιάτρου σας. Αυτή συμπληρώνεται από μια εξέταση φλουοραγγειογραφίας, ένα ειδικό test που χαρτογραφεί τη κατάσταση των αγγείων του αμφιβληστροειδούς μετά από ενδοφλέβια έγχυση μιας σκιαγραφικής ουσίας. Επιπλέον, τα τελευταία χρόνια χρησιμοποιείται η οπτική τομογραφία συνοχής (OCT), μια εξειδικευμένη μέθοδος απεικόνισης της περιοχής της ωχράς κηλίδας που δίνει σημαντικές πληροφορίες στον ιατρό σας για την πορεία της νόσου.
Θεραπεία της διαβητικής αμφιβληστροειδοπάθειας
Η καλύτερη μέθοδος αντιμετώπισης της πάθησης είναι η πρόληψη της εμφάνισής της. Πολυκεντρικές μελέτες έχουν δείξει πως αυστηρή ρύθμιση της γλυκόζης μειώνει τον μακροχρόνιο κίνδυνο απώλειας όρασης από διαβητική αμφιβληστροειδοπάθεια. Ταυτόχρονα, η φαρμακευτική αντιμετώπιση υπέρτασης ή υπερλιπιδαιμίας συντελεί στη διατήρηση της όρασης των ασθενών με ΣΔ.
Εφαρμογές laser: Προτείνεται συχνά για την αντιμετώπιση ασθενών με οίδημα της ωχράς, παραγωγική αμφιβληστροειδοπάθεια και νεοαγγειακό γλαύκωμα. Για το οίδημα της ωχράς το laser εστιάζεται στη κεντρική περιοχή του αμφιβληστροειδούς για να περιορίσει τη διαρροή υγρού. Πρωταρχικός στόχος της θεραπείας είναι η σταθεροποίηση της όρασης. Σπανίως ασθενείς με θολή όραση λόγω οιδήματος επανακτούν απολύτως φυσιολογική όραση, κάποιοι όμως απολαμβάνουν μια σχετική βελτίωση. Για το παραγωγικό στάδιο της οφθαλμοπάθειας το laser εστιάζεται στην περιφέρεια του αμφιβληστροειδούς μακριά από την ωχρά κηλίδα. Η εφαρμογή αυτή προκαλεί υποστροφή των νεοαγγείων και συχνά προλαμβάνει την μελλοντική τους ανάπτυξη. Συχνά το laser επαναλαμβάνεται με σκοπό τη πρόληψη αιμορραγιών και ανάπτυξης ελκτικών φαινομένων. Δεν θεραπεύει τη διαβητική αμφιβληστροειδοπάθεια, παρά προλαμβάνει σε μεγάλο βαθμό κάποιες από τις παραγωγικές επιπλοκές της νόσου.
Υαλοειδεκτομή (Βιτρεκτομή): Σε προχωρημένα στάδια διαβητικής αμφιβληστροειδοπάθειας συχνά προτείνεται βιτρεκτομή. Κατά τη διάρκεια αυτής της μικροχειρουργικής επέμβασης το αιμοβριθές υαλοειδές αφαιρείται και αντικαθίσταται από ένα διαυγές διάλυμα. Η βιτρεκτομή συχνά προλαμβάνει μελλοντικές αιμορραγίες καθώς αφαιρούνται ή καυτηριάζονται τα παθολογικά νεοαγγεία. Σε περιπτώσεις κατά τις οποίες συνυπάρχει αποκόλληση του αμφιβληστροειδούς η βιτρεκτομή εφαρμόζεται το νωρίτερο δυνατό, έτσι ώστε να αποκατασταθεί η ανατομία του βυθού ταχύτατα και να επιτευχθεί το καλύτερο δυνατό λειτουργικό αποτέλεσμα.
Φαρμακευτική θεραπεία: Τα τελευταία χρόνια έχουν εφαρμοστεί με σχετική επιτυχία ενδοβόλβιες ενέσεις κορτιζόνης (τριαμσινολόνη) για την αντιμετώπιση του διαβητικού οιδήματος της ωχράς. Αυτές συχνά συνδυάζονται με εφαρμογή laser προκειμένου να επιτευχθεί ένα παρατεταμένο θεραπευτικό αποτέλεσμα. Επίσης εφαρμόζονται ενδοβόλβιες ενέσεις παραγόντων κατά του VEGF – μιας πρωτείνης που «μεσολαβεί» στην εμφάνιση της διαρροής και την ανάπτυξη των νεοαγγείων. Ο ακριβής ρόλος που θα έχουν οι παράγοντες αυτοί για την αντιμετώπιση της αμφιβληστροειδοπάθειας αποτελεί αντικείμενο εξελισσόμενων πολυκεντρικών μελετών. Φαίνεται πως η συνδυασμένη θεραπευτική παρέμβαση (laser, αντι-VEGF φαρμακοθεραπεία, υαλοειδεκτομή) όταν εφαρμόζεται σε εξατομικευμένη βάση, ανάλογα δηλαδή με το ειδικό πρόβλημα του κάθε ασθενούς, έχει και τα καλύτερα αποτελέσματα.
Η απώλεια της όρασης μπορεί να προληφθεί
Ο κίνδυνος απώλειας της όρασης από διαβητική αμφιβληστροειδοπάθεια μειώνεται σημαντικά με την αυστηρή ρύθμιση της γλυκόζης του αίματος. Μεταξύ των ασθενών που παρακολουθούνται με διαβητική οφθαλμοπάθεια μόνο ένα μικρό ποσοστό οδηγείται σε νομική τύφλωση. Η έγκαιρη διάγνωση και αντιμετώπιση του προβλήματος είναι ο καλύτερος τρόπος διατήρησης της όρασης.
Πότε πρέπει να προγραμματίσουμε οφθαλμολογική εξέταση
Ασθενείς με ΣΔ πρέπει να εξετάζονται από οφθαλμίατρο τουλάχιστον μία φορά το χρόνο. Πιο συχνές επισκέψεις πιθανόν να χρειαστούν ανάλογα με την έκταση και το στάδιο της πάθησης.
- Αποκόλληση του Αμφιβληστροειδούς
- Ηλικιακή Εκφύλιση της Ωχράς Κηλίδας
- Κεντρική Ορώδης Χοριοαμφιβληστροειδοπάθεια
- Οπή Ωχράς
- Επαμφιβληστροειδική Μεμβράνη
- Αμφιβληστροειδοπάθεια της Προωρότητας
- Κυστοειδές Οίδημα της Ωχράς
- Διαβητική Αμφιβληστροειδοπάθεια
- Φλεβικές Αποφράξεις Αμφιβληστροειδούς
- Οφθαλμικές Φλεγμονές



